
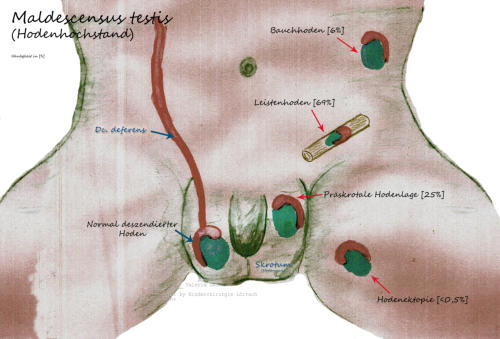
Maldescensus testis (Hodenhochstand)
Unzureichende Wanderung des Hodens in das zugehörige Skrotalfach [Hodensack]
•
Definition / Ursache
Der Hodenhochstand (Maldescensus testis) ist die häufigste Anomalie des Urogenitaltraktes und betrifft ca. 3% aller Neugeborenen Jungen. Es werden dabei ein primärer und sekundärer Hodenhochstand unterschieden. Beim ersteren liegt eine unzureichende Wanderung des Hoden, während der Embryonalreifung, vom abdominellen Ursprungspunkt - über den Leistenkanal - in den Hodensack vor. Beim sekundären Hodenhochstand war der Hoden im Hodensack, ist aber durch unterschiedliche Gründe (z.B.: Narbenzug nach Leisten-OP) aus dem Hodensack verschwunden. Für die Reifung funktionstüchtiger Samenzellen (Spermien) und auch der testosteronbildenden Leydig-Zellen ist es unabdingbar, dass der Hoden binnen des ersten Lebensjahres im kühleren Hodensack zu liegen kommt. Der Begriff "Kryptorchismus" welcher im deutschsprachigen Raum oft Synonym verwendet wird, bedeutet lediglich, dass der Hoden nicht im Skrotalfach (Hodensack) tastbar ist. Dahinter kann sich somit der Bauchhoden (Retentio testis abdominalis), die Hodenektopie (komplett falsche Lage) oder auch eine Aplasie des Hodens (fehlende Anlage des Hodens) verbergen.•
Diagnostik
Bei der klinischen Untersuchung, die am besten beim sitzenden Patienten gelingt, ist es entscheidend, ob der Hoden im Hodensack tastbar ist. Ist er lediglich im Leistenkanal zu fühlen, kann versucht werden, ob sich der Hoden in die richtige Lage verschieben lässt. In diesem Fall kann zwischen einem Gleithoden und einem Pendelhoden unterschieden werden: • Gleithoden: Der im Leistenkanal liegende Hoden kann durch Manipulation in den Hodensack (Skrotalfach) geschoben werden, verbleibt aber in dieser Position nicht! (OP Indikation) • Pendelhoden: Der Hoden liegt die meiste Zeit im Hodensack (Skrotalfach), kann aber bei Auslösung des Cremasterreflexes in den Leistenkanal gezogen werden. In der warmen Badenwanne liegt er aber regelrecht im Hodensack Bei nicht tastbarem Hoden ist ein Sonographie erforderlich um den Hoden darzustellen (Bauchhoden oder Hodenektopie) oder eine fehlende Anlage (Hodenaplasie) nachzuweisen. In ganz seltenen Fällen muss eine Bauchspiegelung (diagnostische Laparoskopie) erfolgen.•
Behandlung
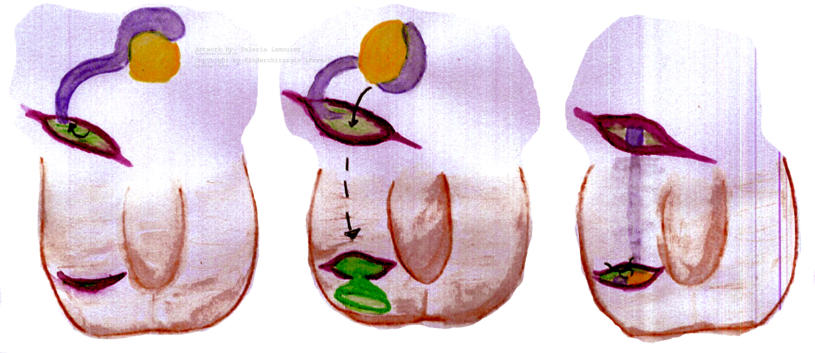
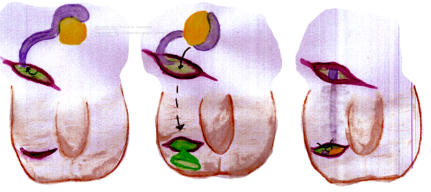
Damit der Hoden binnen des ersten Lebensjahres im Hoden zu liegen kommt empfiehlt sich ein individuelles, schrittweises Vorgehen. In den ersten sechs Lebensmonaten wird der spontane Deszenzus testis (Abstieg des Hodens in den Hodensack) abgewartet. Dies tritt bei etwa jedem 13ten Kind mit Hodenhochstand ein. Ab dem siebten Lebensmonat kann eine Hormontherapie eingeleitet werden (unterschiedliche Empfehlungen und sehr umstritten). Die Hormontherapie zeigt einen Therapieerfolg bei nur lediglich 20% der Kinder und die Rate eines sekundärer Hodenhochstandes lag in diesen Fällen bei wiederum 25%. Es konnte aber eine signifikante Erhöhung der späteren Spermienzahl und des Testosteronspiegels (somit Fertilität) nachgewiesen werden. Die Therapie erstreckt sich über einem Monat mittels Nasenspray (LHRH-Analogon) und anschließend der einmal-wöchentlichen intramuskulären Gabe von HCG-Präparaten über drei Wochen. Die operative Therapie sollte bis zum Ende des ersten Lebensjahres den Hoden in seine richtige Lage bringen. Dabei kann beim Leistenhoden die Lösung des Hodens sowie Samenstrang (Orchidofunikulolyse) über die Leiste erfolgen und der Hoden im Hodensack angenäht werden (Orchidopexie). Dabei sollte auch der Leistenkanal eingeengt werden um dass Risiko eines Rezidivs oder einer Leistenhernie zu senken. Beim Bauchhoden muss, je nach Lokalisation, mittels laparoskopischem Vorgehen (Minimalinvasive Chirurgie = Schlüssellochtechnik) der Hoden mobilisiert werden. Dabei kann ein einzeitiges Vorgehen versucht werden. In speziellen Fällen empfiehlt sich jedoch ein mehrzeitige Behandlung nach Fowler-Stephens.•
Nachbehandlung
Eine Wundkontrolle erfolgt über den Kinderarzt in den ersten Tagen nach der Entlassung. Der endgültige Erfolg der Behandlung sollte 3 Monate nach der Operation überprüft werden. Kinder mit einem beidseitigen Maldeszensus testis können ein 5-10fach erhöhtes Risiko für eine Einschränkung der Fertilität oder einer malignen Entartung haben. Eine Hodenatrophie tritt bei unter 1% der Patienten auf, was die Entfernung des betroffenen Hodens erfordern würde. Die Implantation einer Hodenprothese erfolgt aber erst in der Pubertät, um einen erforderlichen Prothesenwechsel mit dem Wachstum zu vermeiden
Kinderchirurgie Lörrach

Kinderchirurgische Notfallambulanz:
+49 (0)7621 171-4040
(24 Stunden / Tag erreichbar)
Tel: +49 (0)7621 171-4044 (Sekretariat)
Fax: +49 (0)7621 171-4099
Vereinfachte Terminvergabe über E-Mail:
kinderklinik-ambulanz@elikh.de

Um die Internetseiten der Kinderchirurgie Lörrach für Sie optimal zu gestalten und fortlaufend verbessern zu können, kann es erforderlich sein Cookies zu verwenden.
Durch die weitere Nutzung der Internetseiten der Kinderchirurgie Lörrach stimmen Sie der Verwendung von Cookies zu.
© Kinderchirurgie Lörrach (www.kinderchirurgie-loerrach.de) Weitere Informationen finden Sie in unserer Datenschutzerklärung und Rechtshinweis

Zentrum für Kinder- und
Jugendmedizin
St. Elisabethen Krankenhaus gGmbH Feldbergstraße 15, 79539 Lörrach Telefon: +49 (0)7621 171-0 (Pforte) Abteilung Kinderchirurgie (Section of padiatric surgery) Chefarzt: Dr. Tobias Berberich Telefon: +49 (0)7621 171-4040 (Ambulanz) Montag - Freitag von 09:00 - 16:00 +49 (0)7621 171-4044 (Sekretariat) Montag - Donnerstag von 09:00 - 15:30 Freitag von 09:00 - 13:00 Terminvergabe über E-Mail: kinderklinik-ambulanz@elikh.de Fax: +49 (0)7621 171-4099 / -97 E-Mail: Kinderchirurgie@elikh.de Für Verbesserungsvorschläge und Anregungen im ambulanten, medizinischen und stationären Bereich sendet bitte eine Mail an: Kinderchirurgie@elikh.de
Allgemeine Sprechstunde *
Montag 09:00 - 12:30 und 14:00 - 16:00 Abendsprechstunde 16:30 - 18:30 Dienstag 09:00 - 12:00 und 14:00 - 16:00 Mittwoch 09:00 - 12:30 und 14:00 - 16:00 Donnerstag 09:00 - 12:00 und 14:00 - 16:00 * Terminvereinbarung mit Überweisungsträger vom niedergelassenen Haus- & Kinderarzt, Urologen oder Chirurgen (bis zum 16. Geburtstag)








- Bauchwanddefekt (angeb.)
- Bauchwandhernie
- Inkontinenz
- Invagination
- Leistenhernie
- Phimose
- Plagiocephalus
- Pylorushypertrophie
- Tetanus (Wundstarrkrampf)
- Ureterabgangsstenose
- Ureter duplex et fissus
- Hodenschmerzen
- Hodenhochstand
- Hydrozele
- Hypnosetherapie
- Hypospadie
- VAC-Therapie "NPWT"
- Verbrennung
- Verhaltenstips Gips
- Vesicoureteralerreflux

Kinderchirurgie Lörrach

Kinderchirurgische Notfallambulanz:
+49 (0)7621 171-4040 (24 Stunden / Tag erreichbar)
Tel: +49 (0)7621 171-4044 (Sekretariat) | Fax: +49 (0)7621 171-4099

Um die Internetseiten der Kinderchirurgie Lörrach für Sie optimal zu gestalten und fortlaufend verbessern zu
können, kann es erforderlich sein Cookies zu verwenden. Durch die weitere Nutzung der Internetseiten der
Kinderchirurgie Lörrach stimmen Sie der Verwendung von Cookies zu.
© Kinderchirurgie Lörrach (www.kinderchirurgie-loerrach.de)
Weitere Informationen finden Sie in unserer Datenschutzerklärung / Rechtshinweis
Maldescensus testis
(Hodenhochstand)
Unzureichende Wanderung des
Hodens in das zugehörige
Skrotalfach [Hodensack]
•
Definition / Ursache
Der Hodenhochstand (Maldescensus testis) ist die häufigste Anomalie des Urogenitaltraktes und betrifft ca. 3% aller Neugeborenen Jungen. Es werden dabei ein primärer und sekundärer Hodenhochstand unterschieden. Beim ersteren liegt eine unzureichende Wanderung des Hoden, während der Embryonalreifung, vom abdominellen Ursprungspunkt - über den Leistenkanal - in den Hodensack vor. Beim sekundären Hodenhochstand war der Hoden im Hodensack, ist aber durch unterschiedliche Gründe (z.B.: Narbenzug nach Leisten-OP) aus dem Hodensack verschwunden. Für die Reifung funktionstüchtiger Samenzellen (Spermien) und auch der testosteronbildenden Leydig-Zellen ist es unabdingbar, dass der Hoden binnen des ersten Lebensjahres im kühleren Hodensack zu liegen kommt. Der Begriff "Kryptorchismus" welcher im deutschsprachigen Raum oft Synonym verwendet wird, bedeutet lediglich, dass der Hoden nicht im Skrotalfach (Hodensack) tastbar ist. Dahinter kann sich somit der Bauchhoden (Retentio testis abdominalis), die Hodenektopie (komplett falsche Lage) oder auch eine Aplasie des Hodens (fehlende Anlage des Hodens) verbergen.•
Diagnostik
Bei der klinischen Untersuchung, die am besten beim sitzenden Patienten gelingt, ist es entscheidend, ob der Hoden im Hodensack tastbar ist. Ist er lediglich im Leistenkanal zu fühlen, kann versucht werden, ob sich der Hoden in die richtige Lage verschieben lässt. In diesem Fall kann zwischen einem Gleithoden und einem Pendelhoden unterschieden werden: • Gleithoden: Der im Leistenkanal liegende Hoden kann durch Manipulation in den Hodensack (Skrotalfach) geschoben werden, verbleibt aber in dieser Position nicht! (OP Indikation) • Pendelhoden: Der Hoden liegt die meiste Zeit im Hodensack (Skrotalfach), kann aber bei Auslösung des Cremasterreflexes in den Leistenkanal gezogen werden. In der warmen Badenwanne liegt er aber regelrecht im Hodensack Bei nicht tastbarem Hoden ist ein Sonographie erforderlich um den Hoden darzustellen (Bauchhoden oder Hodenektopie) oder eine fehlende Anlage (Hodenaplasie) nachzuweisen. In ganz seltenen Fällen muss eine Bauchspiegelung (diagnostische Laparoskopie) erfolgen.•
Behandlung
Damit der Hoden binnen des ersten Lebensjahres im Hoden zu liegen kommt empfiehlt sich ein individuelles, schrittweises Vorgehen. In den ersten sechs Lebensmonaten wird der spontane Deszenzus testis (Abstieg des Hodens in den Hodensack) abgewartet. Dies tritt bei etwa jedem 13ten Kind mit Hodenhochstand ein. Ab dem siebten Lebensmonat kann eine Hormontherapie eingeleitet werden (unterschiedliche Empfehlungen und sehr umstritten). Die Hormontherapie zeigt einen Therapieerfolg bei nur lediglich 20% der Kinder und die Rate eines sekundärer Hodenhochstandes lag in diesen Fällen bei wiederum 25%. Es konnte aber eine signifikante Erhöhung der späteren Spermienzahl und des Testosteronspiegels (somit Fertilität) nachgewiesen werden. Die Therapie erstreckt sich über einem Monat mittels Nasenspray (LHRH- Analogon) und anschließend der einmal- wöchentlichen intramuskulären Gabe von HCG- Präparaten über drei Wochen. Die operative Therapie sollte bis zum Ende des ersten Lebensjahres den Hoden in seine richtige Lage bringen. Dabei kann beim Leistenhoden die Lösung des Hodens sowie Samenstrang (Orchidofunikulolyse) über die Leiste erfolgen und der Hoden im Hodensack angenäht werden (Orchidopexie). Dabei sollte auch der Leistenkanal eingeengt werden um dass Risiko eines Rezidivs oder einer Leistenhernie zu senken. Beim Bauchhoden muss, je nach Lokalisation, mittels laparoskopischem Vorgehen (Minimalinvasive Chirurgie = Schlüssellochtechnik) der Hoden mobilisiert werden. Dabei kann ein einzeitiges Vorgehen versucht werden. In speziellen Fällen empfiehlt sich jedoch ein mehrzeitige Behandlung nach Fowler-Stephens.•
Nachbehandlung
Eine Wundkontrolle erfolgt über den Kinderarzt in den ersten Tagen nach der Entlassung. Der endgültige Erfolg der Behandlung sollte 3 Monate nach der Operation überprüft werden. Kinder mit einem beidseitigen Maldeszensus testis können ein 5-10fach erhöhtes Risiko für eine Einschränkung der Fertilität oder einer malignen Entartung haben. Eine Hodenatrophie tritt bei unter 1% der Patienten auf, was die Entfernung des betroffenen Hodens erfordern würde. Die Implantation einer Hodenprothese erfolgt aber erst in der Pubertät, um einen erforderlichen Prothesenwechsel mit dem Wachstum zu vermeiden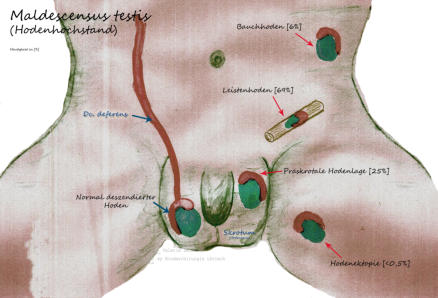







- START
- NEWS
- INFO
- TERMINE
- SPEKTRUM
- Bauchwanddefekt (angeb.)
- Bauchwandhernien
- Tetanus (Wundstarrkrampf)
- Inkontinenz
- Invagination
- Leistenhernien
- Phimose
- Plagiocephalus
- Pylorushypertrophie
- Hodenschmerzen
- Hodenhochstand
- Hydrozele
- Hypospadie
- Hypnosetherapie
- Ureterabgangsstenose
- Ureter duplex et fissus
- VAC-Therapie "NPWT"
- Verbrennung
- Verhaltenstips Gips
- Vesicoureteralerreflux
- TEAM
- KLINIK
- GALERIE
- KONTAKT







